Définition et classification : les bases à maîtriser
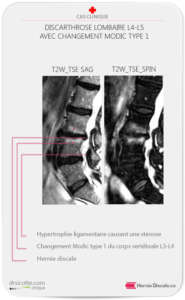
Le signe de Modic lombaire a été décrit pour la première fois par de Roos et al. en 1987, puis formellement classifiées par Michael Modic en 1988, les modifications de Modic (MM) désignent des anomalies du signal IRM au niveau des plateaux vertébraux et de la moelle osseuse sous-chondrale. On distingue trois types sur la base des séquences pondérées T1 et T2 :
Le type I correspond à un signal hypo-intense en T1 et hyperintense en T2, traduisant la présence de tissu de granulation vasculaire adjacent à une fissure du plateau vertébral. Le type II montre un signal hyperintense en T1 et T2, reflet d’un remplacement graisseux de la moelle osseuse. Le type III, hypointense en T1 comme en T2, correspond à une sclérose sous-chondrale. Nature
Une mise à jour importante est venue nuancer cette classification : Udby et al. (2022) ont proposé un système de gradation complémentaire basé sur la hauteur d’extension des modifications dans le corps vertébral — Grade A (< 25 %), Grade B (25-50 %), Grade C (> 50 %) —, démontrant une fiabilité intra- et inter-observateur substantielle (κ = 0,61 à 0,68). Un grade sévère (C) est associé à une dégénérescence discale plus avancée (Pfirrmann V) ainsi qu’à des scores préopératoires ODI et EQ-5D significativement plus altérés.
https://journals.sagepub.com/doi/10.1177/21925682221123012
Prévalence : des chiffres à contextualiser
La fréquence des MM varie fortement selon les populations étudiées. La prévalence des MM chez les patients souffrant de hernie discale lombaire et de lombalgie chronique peut atteindre 45 %, alors qu’elle n’est que de 5 % dans la population adulte générale. Wiley Online Library
Une étude rétrospective conduite en 2023 dans un centre orthopédique britannique sur l’ensemble des IRM lombaires de l’année montre une forte concentration des MM de type I et II aux étages L4-L5 et L5-S1, soumis aux plus fortes contraintes mécaniques. La corrélation avec la lombalgie est notable : 66 % des patients présentant des MM souffraient également de lombalgie — avec une différence de genre significative : 72 % des femmes contre 58 % des hommes. PubMed Central
Sur les facteurs de risque, l’obésité et les travaux physiques lourds apparaissent comme des facteurs significativement associés aux MM, suggérant un rôle déterminant des contraintes biomécaniques dans leur développement.
https://www.nature.com/articles/srep46341
Physiopathologie : trois hypothèses qui coexistent
Le mécanisme de développement des MM reste débattu. La littérature s’articule autour de trois théories qui ne s’excluent pas mutuellement :
1. Mécanique.
La microfracture du plateau cartilagineux permettrait l’invasion du tissu nucléaire dans la moelle vertébrale très vascularisée. Ce matériel nucléaire, jamais exposé au système immunitaire, déclencherait une réponse inflammatoire auto-immune locale.
2. Infectieuse.
L’hypothèse bactérienne repose sur la capacité de bactéries anaérobies — notamment Propionibacterium acnes — à coloniser le disque avasculaire après une effraction du plateau, sécrétant de l’acide propionique susceptible de dissoudre la moelle graisseuse et d’induire l’œdème osseux caractéristique des MM.
3. Inflammatoire/auto-immune. Une lésion discale ou du plateau vertébral, une discite occulte et des réactions auto-immunes semblent déclencher une cascade inflammatoire conduisant au développement des MM. PubMed Central
Cette voie est cohérente avec les marqueurs biologiques parfois élevés (CRP haute sensibilité) observés dans certaines formes de type I.
Impact clinique : douleur, handicap et nuances
La relation entre MM et lombalgie est réelle, mais sa portée clinique doit être nuancée avec précision.
La méta-analyse de Lambrechts et al. (2023), incluant 17 études et conduite selon les critères PRISMA, démontre que les scores VAS de douleur dorsale et l’indice d’incapacité d’Oswestry sont significativement plus élevés chez les patients présentant des MM par rapport à ceux qui en sont indemnes (différence moyenne VAS : -0,38 ; différence moyenne ODI : -2,52). Sage Journals
Ces chiffres, bien que statistiquement significatifs, restent modestes sur le plan clinique.
Fait notable : le sous-type de MM (I, II ou III) n’est pas associé à des différences significatives dans les résultats rapportés par les patients. PubMed
Cela remet en question l’idée cliniquement répandue selon laquelle le type I serait systématiquement plus algogène que le type II.
Sur le plan du profil douloureux, les patients présentant des MM — notamment de type I — tendent à rapporter une raideur matinale prolongée, des douleurs nocturnes de fin de nuit, et une exacerbation en hyperextension lombaire. Ces caractéristiques peuvent orienter vers un profil inflammatoire, parfois à tort interprété comme une spondylarthropathie.
Traitement : l’épineux problème de la résistance thérapeutique
C’est probablement là le point le plus cliniquement important pour notre pratique. Les MM constituent un marqueur prédictif indépendant de mauvais pronostic, ce qui signifie que les traitements conventionnels — renforcement musculaire, manipulations, kinésithérapie standard et chirurgie — ne réduisent pas de façon fiable la douleur chez ces patients.
Repos vs exercice : un faux débat ?
L’essai contrôlé randomisé de Jensen et al., comparant une approche par réduction des charges et repos quotidien à une approche par exercice actif chez des patients lombalgiques chroniques avec MM, ne retrouve aucune différence significative entre les deux groupes, ni à 10 semaines ni à 1 an de suivi. ResearchGate
Ce résultat invite à la prudence : ni le repos forcé, ni l’exercice standard ne semblent particulièrement efficaces en présence de MM — et l’exercice reste préférable pour éviter le déconditionnement.
La kinésithérapie conservatrice : des résultats partiels
Une revue systématique évaluant les traitements non chirurgicaux des MM souligne l’absence de recommandations thérapeutiques uniformes, et que les prescriptions de kinésithérapie génériques ou inadaptées ne sont efficaces que pour certains sous-groupes de patients, ce qui explique l’hétérogénéité des résultats dans la littérature. PubMed Central
Une combinaison de méthode McKenzie et d’AINS sur 6 mois a montré des résultats encourageants, notamment pour les MM de type I : les taux d’amélioration des scores ODI et VAS à 3 mois étaient respectivement de 57,7 % et 54,7 % pour les MM de type I, versus 48 % et 46 % pour le type II. PubMed Central
L’antibiothérapie : une piste controversée
La piste infectieuse a conduit à tester des protocoles d’antibiothérapie prolongée. Une méta-analyse publiée en 2024 (Wong et al., JOR Spine) synthétise les essais contrôlés et non-contrôlés sur les antibiotiques oraux chez les patients lombalgiques chroniques avec ou sans MM de type I, en soulignant les enjeux méthodologiques considérables de cette approche. Wiley Online Library
Par ailleurs, une analyse de sous-groupe de l’essai AIM publiée en 2023 a montré que l’amoxicilline ne réduisait pas l’œdème associé aux MM chez les patients lombalgiques chroniques. Wiley Online Library
À ce jour, cette voie thérapeutique ne fait l’objet d’aucune recommandation officielle et soulève des questions sérieuses en termes de résistance antimicrobienne.
Ce que cela change pour notre pratique
Les données actuelles convergent vers plusieurs enseignements concrets :
1. Identifier sans catastrophiser. Les MM sont un repère IRM, pas un diagnostic de gravité absolue. Leur présence doit contextualiser la prise en charge, non la paralyser. Une communication thérapeutique éclairée est indispensable pour éviter la kinésiophobie iatrogène.
2. Individualiser l’approche. L’absence de supériorité démontrée d’un traitement sur un autre plaide pour une prise en charge centrée sur le patient, intégrant l’éducation à la douleur, la gestion de la charge, et la gradation de l’activité physique.
3. Adapter les objectifs. Chez un patient avec MM, les objectifs de réduction de la douleur à court terme doivent être réalistes. La prévention du déconditionnement, le maintien du statut fonctionnel et la qualité de vie constituent souvent des cibles plus atteignables.
4. Rester vigilant sur le diagnostic différentiel. Le profil inflammatoire de certaines MM de type I peut mimer une spondylarthropathie. Une orientation rhumatologique est indiquée en cas de doute clinique sérieux.
En résumé
Les modifications de Modic lombaires sont une réalité IRM à fort enjeu clinique : prévalence significative dans les populations douloureuses, association avec la lombalgie chronique et le handicap, résistance partielle aux thérapeutiques conventionnelles. La physiopathologie reste multifactorielle et débattue. Pour le kinésithérapeute, elles représentent un signal d’alerte invitant à adapter la stratégie thérapeutique, à communiquer avec soin avec le patient sur le sens de ses images, et à intégrer ces données dans une démarche globale plutôt qu’à chercher une solution technique isolée.