L’avenir de la kinésithérapie : au-delà du savoir, les compétences humaines
Pendant des décennies, la formation continue des kinésithérapeutes a reposé sur un postulat implicite : plus on sait, meilleur on est. Accumuler des techniques, des

Un coureur sur deux se blesse chaque année. Vingt ans de boissons isotoniques, de chaussures à amorti révolutionnaire et de plans d’entraînement connectés plus tard — les statistiques n’ont pas bougé. Quelque chose nous échappe. Ce que la recherche pointe aujourd’hui dépasse largement la biomécanique : inflammation systémique de bas grade, dysbiose intestinale, alimentation pro-inflammatoire. Des facteurs silencieux, rarement explorés en consultation, qui conditionnent pourtant la capacité des tissus à résister et à guérir. Qu’en est-il des blessures des coureurs ?
La course à pied est aujourd’hui l’un des sports les plus pratiqués en France et dans le monde. Accessible, libre, sans contrainte d’horaire ni d’équipement coûteux, elle attire chaque année des millions de nouveaux adeptes. Et pourtant, une réalité statistique s’impose, implacable : la grande majorité des coureurs se blessent. Pas une fois. Régulièrement.
Dans les cabinets de kinésithérapie, les blessures liées à la course représentent une part considérable de la patientèle. Tendinopathies achilléennes, syndrome fémoro-patellaire, périostites, fractures de fatigue… Le tableau clinique est large, récurrent, et souvent décourageant pour le patient. Mais derrière ces diagnostics familiers se cachent des mécanismes qu’on ne réduit plus aujourd’hui au seul mauvais geste ou à la mauvaise paire de chaussures.
Cet article propose une lecture intégrative des blessures du coureur : des causes biomécaniques classiques vers les déterminants souvent ignorés que sont la nutrition pro-inflammatoire, l’hyperperméabilité intestinale et — paradoxalement — la fausse sécurité apportée par les boissons sportives.
Avant de parler de causes, il faut mesurer l’ampleur du phénomène. Et les données scientifiques sont sans équivoque.
| 37 à 56 %
des coureurs récréatifs sont victimes d’au moins une blessure par an (Van Mechelen, 1992 — PubMed) |
Une revue systématique publiée en Journal of Sport and Health Science (2021) portant sur l’ensemble de la littérature jusqu’en 2020 retrouve une incidence globale de 40,2 % ± 18,8 % et une prévalence de 44,6 % ± 18,4 %. Autrement dit, presque un coureur sur deux est concerné sur toute période donnée.
Rapportée au volume d’entraînement, l’incidence varie de 2,5 à 33 blessures pour 1 000 heures de course selon le profil du coureur. Les coureurs débutants sont particulièrement exposés : 17,8 blessures / 1 000 h contre 7,7 / 1 000 hchez les coureurs récréatifs confirmés, soit plus du double de risque (Videbæk et al., 2015 — PubMed).
Les blessures de surcharge représentent 50 à 75 % de l’ensemble des blessures de course, avec un taux de récidive alarmant : 20 à 70 % selon les études. Le genou reste la structure la plus touchée, suivi de la cheville, du pied et du tendon d’Achille.
Ces chiffres posent une question fondamentale : si la course est pratiquée depuis des millions d’années, pourquoi les blessures restent-elles aussi fréquentes malgré des chaussures toujours plus sophistiquées, des plans d’entraînement accessibles, des montres connectées qui mesurent tout… et des boissons isotoniques consommées à la moindre sortie ?
La littérature épidémiologique identifie clairement plusieurs facteurs de risque liés à l’entraînement. L’augmentation brutale des charges — kilométrage hebdomadaire, intensité, dénivelé — sans respect des capacités d’adaptation tissulaire reste la première cause modifiable.
L’absence de renforcement musculaire est également documentée comme facteur contributif. Une étude récente (PMC, 2023) sur 616 coureurs récréatifs montre que 84 % avaient des antécédents de blessures et que 45 % rapportaient une blessure dans l’année écoulée — avec une prévalence significativement plus élevée chez ceux courant plus de 30 km/semaine ou courant dans un but de performance.
Le syndrome de sur-entraînement va au-delà de la simple fatigue musculaire. Il s’installe lorsque la balance charge/récupération penche durablement du mauvais côté. Le système nerveux autonome se dérègle, le cortisol reste chroniquement élevé, et les tissus musculo-tendineux perdent leur capacité de réparation efficace.
Ce contexte crée un terrain inflammatoire systémique de bas grade, avec une élévation des marqueurs comme la CRP, l’IL-6 et le TNF-α. L’inflammation n’est plus aiguë et réparatrice : elle devient chronique et délétère. Les tendinopathies rebelles, les fractures de fatigue récidivantes et les douleurs articulaires persistantes en sont souvent les manifestations directes.
Voilà un terrain que les kinésithérapeutes connaissent encore trop peu, alors qu’il conditionne directement la qualité des tissus qu’ils traitent. L’alimentation n’est pas neutre vis-à-vis du risque de blessure.
Une revue systématique publiée dans BMB (British Medical Bulletin, 2021) et indexée sur PubMed est explicite : un régime hyperlipidique augmente significativement le risque de rupture tendineuse et de tendinopathie, via une dysrégulation du métabolisme lipidique et une activation des voies pro-inflammatoires. La sécrétion d’adipokines — notamment la leptine — agit directement sur la physiologie du tendon.
La revue systématique de Goolkasian et al. (2022, PubMed) sur l’impact de la nutrition dans les tendinopathies confirme que l’alimentation joue un rôle majeur dans l’homéostasie de tous les tissus et que la mauvaise nutrition est un facteur extrinsèque contribuant au développement de la tendinopathie.
Le paradoxe du coureur contemporain est frappant. Il soigne ses chaussures, investit dans des montres GPS, suit des plans d’entraînement… mais continue à consommer :
Ce terrain nutritionnel entretient une inflammation systémique de bas grade qui fragilise les tissus de soutien, ralentit la réparation post-effort et augmente la sensibilité à la douleur.
C’est probablement le facteur le plus méconnu des praticiens, et pourtant l’un des plus documentés dans la littérature récente. Le lien entre la santé intestinale et les blessures musculo-squelettiques n’est plus une hypothèse — c’est un champ de recherche en pleine expansion.
L’exercice d’endurance intensif lui-même fragilise la barrière intestinale. La revue publiée dans Frontiers in Physiology (2021, PubMed) démontre qu’au cours d’un effort prolongé, la vasoconstriction splanchnique redirige le sang vers les muscles actifs. Cette hypoperfusion intestinale entraîne une ischémie-reperfusion locale qui dégrade les jonctions serrées de l’épithélium intestinal (occludine, claudine), augmentant la perméabilité.
Les biomarqueurs sont mesurables : I-FABP (Intestinal Fatty Acid Binding Protein), ratio lactulose/rhamnose, zonuline, LPS circulants. Une étude sur 12 h de course (PMC, 2021) montre l’élévation significative de ces marqueurs d’oxydation, d’inflammation et de perméabilité intestinale chez des coureurs amateurs d’âge moyen.
La revue de Cannataro et al. (2023, PubMed — PMID 37842270) établit le lien mécanistique clairement : lorsque la perméabilité intestinale est altérée, des bactéries et des LPS (lipopolysaccharides) passent dans la circulation systémique, déclenchant une endotoxémie systémique. Cette endotoxémie active en permanence les cellules immunitaires, entretenant une inflammation systémique de bas grade
Les conséquences sur les tissus musculo-squelettiques sont directes :
Ce qui aggrave cette perméabilité intestinale chez le coureur ? La prise régulière d’AINS (ibuprofène, diclofénac…) — très fréquente dans cette population — est documentée comme facteur aggravant direct de l’atteinte de la muqueuse intestinale pendant l’exercice (Van Wijck et al., PubMed). S’y ajoutent : le stress chronique, le manque de sommeil, les repas ultra-transformés et… l’hypoperfusion splanchnique répétée à l’entraînement.
Voilà un sujet qui mérite qu’on s’y arrête franchement. Depuis vingt ans, le marché des boissons sportives a explosé. Électrolytes, glucides, BCAA, « hydratation optimale »… Un marché évalué à 24,4 milliards de dollars en 2021, attendu à 32,6 milliards d’ici 2027. Chaque coureur, même celui qui sort 45 minutes le dimanche matin, trimballe sa gourde isotonique.
Et pourtant, la proportion de blessures chez les coureurs n’a pas diminué. Elle reste stable, voire en augmentation avec la massification de la pratique. Quelque chose ne colle pas.
L’American College of Sports Medicine (ACSM) est explicite dans ses recommandations (PubMed) : pour un exercice de moins d’une heure, il n’existe aucune preuve de différence physiologique ou de performance entre une boisson électrolytique et de l’eau simple. Les boissons glucido-électrolytiques ne présentent un avantage documenté que pour des efforts continus de plus de 60 à 90 minutes
Ce message fondamental n’a pas filtré dans la culture populaire du running. Le résultat ? Des coureurs qui surconsomment des boissons sucrées lors de sorties courtes, avec des effets potentiellement contre-productifs :
La réponse est dans ce qui précède. L’hydratation, même optimale, ne compense pas :
Les boissons sportives corrigent un paramètre — le statut hydro-électrolytique — sans toucher aux déterminants profonds de la fragilité tissulaire. C’est traiter la surface d’un problème de fond.
La recommandation de bon sens, fondée sur les données disponibles : boire à sa soif, avec de l’eau, pour tout effort inférieur à 60–90 minutes. Réserver les boissons glucido-électrolytiques aux efforts longs et intenses, et ne jamais les substituer à une alimentation anti-inflammatoire de qualité.
La blessure du coureur n’est pas un événement isolé. Elle est l’expression visible d’un déséquilibre systémique. En tant que praticiens du mouvement et de l’adaptation tissulaire, nous avons la légitimité — et désormais les outils scientifiques — pour élargir notre raisonnement clinique au-delà du geste et de la biomécanique.
Explorer les habitudes alimentaires, questionner la qualité du microbiote, identifier les signes d’inflammation de bas grade, alerter sur la surconsommation d’AINS ou de boissons sucrées inutiles : ce n’est pas sortir de notre rôle. C’est au contraire l’assumer pleinement.
Le raisonnement clinique — associant facteurs mécaniques, nutritionnels et intestinaux — n’est pas une mode. C’est la direction que prend la recherche. Et nos patients qui se reblessent régulièrement méritent que nous leur posions enfin les bonnes questions.
| À RETENIR POUR VOTRE PRATIQUE
• 37 à 56 % des coureurs récréatifs se blessent chaque année — le risque est double chez le débutant • 50 à 75 % des blessures sont des blessures de surcharge, souvent récidivantes • La nutrition pro-inflammatoire (ratio oméga-6/3, ultra-transformation) fragilise directement les tendons et muscles • L’hyperperméabilité intestinale induite par l’effort intense + AINS + alimentation pauvre entretient une inflammation systémique de bas grade qui retarde la guérison • Les boissons électrolytiques n’ont aucun avantage prouvé sur l’eau pour des efforts < 60 min — leur surconsommation peut aggraver la dysbiose intestinale • Le kinésithérapeute qui intègre ces dimensions dans son raisonnement clinique change la trajectoire de ses patients |
Si ces approches vous parlent, Kiné Formations propose trois formations directement articulées à ces enjeux : Kiné Sport Viscéral, Micronutrition du sportif et Kinésithérapie du sport. Toutes éligibles au financement FIFPL.
Références :
© Kiné Formations — www.kine-formations.com — Thierry Blain

Pendant des décennies, la formation continue des kinésithérapeutes a reposé sur un postulat implicite : plus on sait, meilleur on est. Accumuler des techniques, des
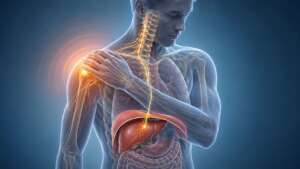
Le lien viscéro-somatique que tout kinésithérapeute devrait connaître Vous avez peut-être déjà rencontré ce tableau clinique : une douleur chronique de l’épaule droite, résistante aux

Certaines douleurs du sportif ne sont pas uniquement musculo-squelettiques Vous traitez les muscles de votre sportif. Vous optimisez sa biomécanique, vous gérez ses blessures, vous

En kinésithérapie viscérale, maîtriser une technique ne suffit pas. Ce qui distingue un praticien compétent d’un praticien expert, c’est la capacité à inscrire cette technique
Vous avez certainement déjà entendu cette phrase : « il n’y a pas assez de preuves scientifiques pour valider la thérapie manuelle viscérale ». Elle
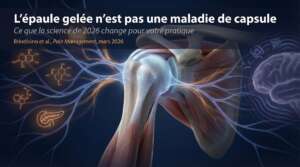
Ce que vous savez déjà… et ce que vous devez réviser Vous avez appris que l’épaule gelée (frozen shoulder, FS) est une affection capsulaire, inflammatoire