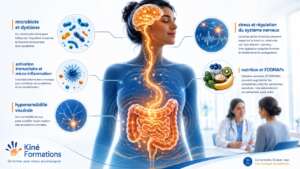
Rome V et syndrome de l’intestin irritable : ce qui change pour les kinésithérapeutes
La publication des critères de Rome V en 2026 marque une nouvelle étape dans la compréhension du syndrome de l’intestin irritable, ou SII. Le SII
Par Elsa JOUENNE
« Être en bonne santé » : voilà l’objectif que partagent patients et professionnels de … santé ! Mais que signifie vraiment ce terme ? : Un état de complet bien-être, aussi bien physique, mental que social. Or nous avons souvent tendance à le confondre avec la simple absence de maladie.

On l’a vu récemment durant la crise sanitaire, lorsque certains alertaient des complications possibles « même chez des personnes jeunes en bonne santé ». Être jeune n’est pas une garantie de bonne santé ! Et si vous regardez autour de vous, vous verrez une majorité de personnes dont la santé n’est manifestement pas parfaite : qu’elles souffrent d’allergies, de constipation, d’acné, ou encore d’obésité ou de troubles de la fertilité. Toutes ces manifestations sont là parce que quelque chose, quelque part, fonctionne mal. Et même si les désagréments en question peuvent être définis par les soignants comme « mineurs », leur répercussion dans la qualité de vie du patient peut parfois être très importante.
Une personne en bonne santé pourrait passer à travers l’hiver sans souffrir de multiples infections, pourrait manger un repas de fête sans le regretter pendant 48h, vieillirait harmonieusement sans perdre brutalement ses capacités, et manifesterait un bien-être physique et moral dans la majorité des circonstances.
Combien de ces personnes connaissons-nous finalement ?
Les troubles qui ne sont ni pathologie, ni véritable état de santé optimal, sont dits fonctionnels. Et ils passent bien souvent entre les mailles de la prise en charge médicale. Des symptômes, quand ils ne sont pas associés à une maladie définie, peuvent être ignorés (aussi bien par le patient que par le praticien). Bien des personnes se sont résignées, en pensant tout simplement que c’était « leur nature » d’avoir souvent des tendinites, des mycoses des ongles, un foie « paresseux » ou une mauvaise haleine…
Mais on l’a compris, l’impact de ces troubles sur la vie du patient peut l’amener à s’en inquiéter. Il sera alors bien souvent pris en charge de manière symptomatique : c’est-à-dire qu’on va proposer un traitement qui va annuler cette manifestation, à l’étage où elle se manifeste.
D’où l’omniprésence des médicaments « anti » (-acide, -inflammatoire, -dépresseur…). Le volume phénoménal de molécules que l’on ingurgite et le fait que ces manifestations reviennent, ou soit remplacées par d’autres, de plus en plus difficiles à soigner, nous démontrent en toute logique que ce raisonnement ne suffit pas.
Le corps humain est une machine bien pensée : elle ne se dérègle pas pour rien. Un symptôme qui se manifeste à nous est un signal d’alarme qui devrait plutôt nous pousser à comprendre le dysfonctionnement sous-jacent. Une approche médicale fonctionnelle se définit comme cela : au lieu d’annuler le symptôme, le prendre en compte pour ce qu’il est et chercher à soutenir la ou les fonctions qui y sont liées pour retrouver un état de santé équilibré. Cela n’exclut pas du tout de passer par des produits pharmaceutiques, c’est le raisonnement en amont qui doit changer. Ce type de prise en charge globale n’est pas l’apanage des « médecines douces », « alternatives » ou des médecines traditionnelles chinoises ou indiennes, notre système de soins occidental peut aussi adopter ce mode de pensée.
En effet les soignants sont quotidiennement confrontés à des troubles qui ne rentrent pas dans les cases des maladies. Lorsque cela dépasse le banal trouble fonctionnel isolé, on peut même se retrouver dans une situation pathologique, sérieuse, invalidante, et qui pourtant ne répond pas aux critères médicaux standard. On les appelle syndromes : c’est-à-dire un ensemble de symptômes caractéristiques, mais dont on ne connaît pas la cause (ce n’est pas une infection, ni la défaillance d’un organe) et pour lequel on a très peu de propositions thérapeutiques. Quelques exemples de ces syndromes, qui sont monnaie courante dans les cabinets de soignants : le syndrome du côlon irritable, de fatigue chronique ou encore la fibromyalgie.
Avec la prise en charge du symptôme, on aboutit forcément à une grande consommation de médicaments – puisque les symptômes sont nombreux – qui entraînent potentiellement de nombreux effets secondaires. L’état de santé de ces patients ne s’améliore jamais vraiment, tout juste peut-on leur offrir le soulagement de certains désagréments, mais on l’a compris, cela ne satisfait pas à la notion de « bonne santé ».
Avec une prise en charge fonctionnelle on va souvent améliorer la santé réelle du patient, et certains symptômes, lorsque la fonction est rétablie, arrêteront de se manifester. On parle ici de rendre une fonction optimale à l’écosystème intestinal, à la symphonie des hormones et des neurotransmetteurs, au système immunitaire… Bien entendu cette façon de procéder est bien plus complexe, car ne s’arrête pas à la frontière d’un organe ou d’une fonction, et demande une prise en charge réellement individualisée. Elle demande donc une formation approfondie du thérapeute.

Il serait naïf de penser que si nous ne sommes pas dans un état de santé optimal, cela ne serait à imputer qu’aux manquements de notre système de soins. Nous sommes les premiers responsables de notre santé, les mieux placés pour protéger le capital qui nous est attribué au début de la vie. Mais face à cette donne de départ, nous ne sommes pas tous égaux. On sait que l’information génétique nous est transmise par nos ascendants. Ce que l’on sait moins, c’est que cette information contenue dans nos gènes, est traduite ou pas, elle est modulée par un système encore assez mal compris, appelé épigénétique. Un système qui nous protège ou nous rend vulnérable, un système qui potentialise les défauts et les qualités de notre matériel génétique. Une sorte de relais entre l’inné et l’acquis, finalement.
Les avancées spectaculaires de la compréhension des microbiotes nous permettent aussi aujourd’hui d’envisager le rôle majeur, et transgénérationnel, que ces bactéries qui peuplent nos intestins mais aussi notre peau, nos poumons ou nos yeux, jouent dans notre état de santé. Ce que les médecines dites alternatives prenaient en compte depuis des centaines voire des milliers d’années se doit d’être invité aujourd’hui chez les soignants les plus cartésiens.
Ces deux mécanismes ultrapuissants, tout comme la santé de nos fonctions les plus basiques, dépendent, en immense majorité, de notre mode de vie : alimentation, exercice physique, pollution, gestion du stress, environnement émotionnel. Optimiser tous ces facteurs n’est pas toujours possible, et souvent insuffisant lorsqu’on a commencé à aller mal, mais c’est malgré tout indispensable pour qu’un véritable retour à l’état de réelle santé soit possible.
Ce que Léon Tolstoï disait sur les familles heureuses est vrai pour notre santé : “il y a de nombreuses façons d’être malade, une seule d’être en bonne santé”. Rechercher une bonne santé par son implication personnelle et avec l’aide d’un soignant qualifié, doit rester possible quelle que soit la manière dont notre organisme s’est « déréglé ». Il ne reste plus à notre système de soins, qui a déjà de nombreuses qualités, qu’à devenir un système de Santé, plutôt qu’une Assurance Maladie…
Le podcast d’Elsa :

elsa Jouenne
Titulaire d’un DE de masseur-kinésithérapeute de l’IFMK Strasbourg depuis 2007, Elsa JOUENNE est passionnée par de nombreuses techniques en lien avec la parentalité :
– Haptonomie
– Yoga prénatal
– Méthode Bonapace de préparation à l’accouchement
– Méthode De Gasquet pour l’accouchement, la rééducation périnéale et abdominale
– Maternage, portage en écharpe, allaitement maternel
– Motricité libre
– Pédagogie Montessori
– Langue des signes pour bébé, diversification menée par l’enfant.
En 2018/2019 elle ajoute à ses nombreuses formations un DU micronutrition de la faculté de pharmacie de Strasbourg
Elle enseigne au sein de kiné-formations la Formation nutrition nourrissons et plusieurs E-learning.

La publication des critères de Rome V en 2026 marque une nouvelle étape dans la compréhension du syndrome de l’intestin irritable, ou SII. Le SII

Un coureur sur deux se blesse chaque année. Vingt ans de boissons isotoniques, de chaussures à amorti révolutionnaire et de plans d’entraînement connectés plus tard
Pendant des décennies, la formation continue des kinésithérapeutes a reposé sur un postulat implicite : plus on sait, meilleur on est. Accumuler des techniques, des
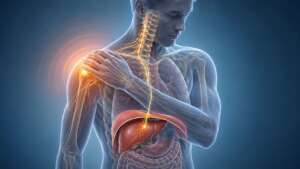
Le lien viscéro-somatique que tout kinésithérapeute devrait connaître Vous avez peut-être déjà rencontré ce tableau clinique : une douleur chronique de l’épaule droite, résistante aux

Certaines douleurs du sportif ne sont pas uniquement musculo-squelettiques Vous traitez les muscles de votre sportif. Vous optimisez sa biomécanique, vous gérez ses blessures, vous

En kinésithérapie viscérale, maîtriser une technique ne suffit pas. Ce qui distingue un praticien compétent d’un praticien expert, c’est la capacité à inscrire cette technique