Par Patrice SAPHY et le groupe France de formateurs en Approche Counterstrain certifiés par le Jones Institute de San Diego.
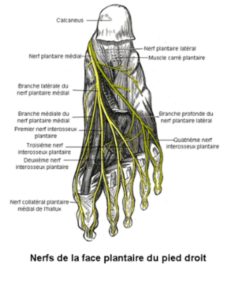
En 1876,un médecin anglais, le Dr Thomas Morton, donnait son nom à un syndrome douloureux de l’avant pied se traduisant par des métatarsalgies, plus fréquentes dans la population féminine aux alentours de cinquante ans.
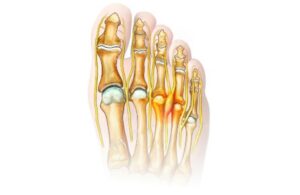
Le syndrome de Morton est décrit comme une irritation du nerf plantaire médial, la plupart du temps dans le canal métatarsien entre le3èmeet 4èmeorteil. Ce nerf se divise en deux rameaux à ce niveau pour assurer la sensibilité interne d’un orteil, et externe de l’autre. Enclavé sous un ligament inter-métatarsien (entre les bases des 2 métatarsiens contigus) dans un espace étroit et inextensible, il peut subir une compression engendrant une fibrose et un épaississement désigné sous le terme de « névrome »à l’origine d’une douleur pouvant irradier sur l’ensemble de l’avant-pied. On parle alors de Névrome de Morton, même il s’agit plus exactement d’une « fibrose péri-neurale ».
Diagnostic
Le diagnostic du syndrome de Morton dans sa forme typique est clinique.
Le patient décrit le plus souvent une apparition de douleurs violentes, à type de décharges électriques, en-dessous et entre les orteils, notamment lors de la marche ou à la station debout prolongée, et en particulier lors du port de chaussures trop serrées.
La douleur peut être très intense, se manifestant lors d’épisodes aigus, obligeant à se déchausser et à se masser le pied. Les symptômes diminuent voire disparaissent pied nu et au repos allongé. Des fourmillements dans les orteils concernés, le plus souvent le 3° et le 4°, peuvent être présents.
En consultation, la reproduction de la douleur par la palpation est très évocatrice du diagnostic et conduit à demander des examens complémentaires.
La plupart des facteurs de risque sont liés à la forme et à la statique du pied (hallux valgus, griffes d’orteils, pieds plats ou creux, port d’escarpins ou de talons hauts). Et il sera évidemment très important d’effectuer un diagnostic différentiel en recherchant d’éventuels troubles neurologiques, troubles de la circulation, aponévrosites ou autre arthrose déformante.
L’imagerie viendra confirmer ou infirmer le diagnostic clinique. Les radiographies standard permettent parfois déjà de suspecter la lésion, et mettent en exergue d’autres anomalies associées et/ou responsables.
L’échographie, qui nécessite un matériel très spécifique et un radiologue expérimenté, est devenue un examen de référence car elle permet d’examiner le pied de façon dynamique, c’est à dire en mobilisant les orteils pendant l’examen pour mieux visualiser le névrome. Parfois la douleur reproduite par le passage de la sonde d’échographie favorise aussi le diagnostic.
Lorsqu’un doute subsiste, l’IRM s’imposera comme l’examen roi, même si elle ne permet pas de visualiser tous les névromes de petite taille.
Rappel anatomique :
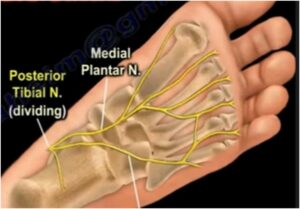
Le nerf tibial, qui descend le long de la face post de la jambe, se poursuit au niveau du canal tarsien (rétro-malléolaire interne) pour se diviser en deux. De cette division, le nerf plantaire médial est la branche la plus médiale. Ce dernier, accolé à l’artère plantaire médiale, se dirige vers l’avant en restant en dehors du muscle court fléchisseur de l’hallux et en dedans du muscle court fléchisseur des orteils pour se diviser de nouveau en deux :
Traitement
Avant de recourir à des infiltrations de cortisone, voire à une chirurgie de décompression et d’excision du névrome dans les cas les plus avancés, la médecine classique propose la prise d’antalgiques et d’antiinflammatoires, l’éventuel port de semelles (après examen chez un podologue), ainsi que les conseils qui s’imposent en termes de choix:
- de chaussures (larges, souples, évitement des talons hauts, …) pour ne pas sursolliciter les métatarsiens
- d’activité physique (attention aux marches prolongées, piétinements, sports comportant des sauts, danse).
Mais ce qui nous intéresse ici est l’apport des techniques manuelles, en complément du traitement médical, ou en première intention si le patient est pris en charge précocement. Cette prise en charge se fera alors de manière globale dans l’idée d’appréhender le patient dans son contexte bio psycho social.
Au niveau physique, tout ce qui peut avoir un impact sur le syndrome devra être évalué. Que ce soit la posture, l’équilibre global du corps, ou plus localement les raideurs et autres déformations ou même « blocages ».Viendra alors la mise en place de techniques à visée essentiellement décompressive du nerf plantaire médial et de ses ramifications.
Le Counterstrain, qu’il soit Classique ou Fascial, tiendra alors toute sa place et nous avons choisi de ne proposer ici que quelques techniques locales qui ont montré leur efficacité pour traiter ce genre de problème tout en douceur.
-
Techniques de Counterstrain Classique
Pour chacune, après avoir repéré le tender point (point douloureux, le TP) qui est une manifestation de la dysfonction à traiter, relâcher la pression du doigt palpant le TP et mobiliser le corps du patient jusqu’à la position de relâchement tissulaire optimal au niveau du TP. Maintenir la position 90 secondes et retester le TP. La douleur doit avoir diminué d’au moins 70%.

- Le point LCA (Calcanéum latéral) se situe sur la face latérale du calcanéum, 3 cm en arrière et en-dessous de la malléole fibulaire.
Le traitement, patient en décubitus ventral genou fléchi, consiste à réaliser simultanément une éversion du calcanéum et une inversion de l’avant pied (« essorer » le pied), tout en creusant la partie latérale du pied en rapprochant les deux extrémités.
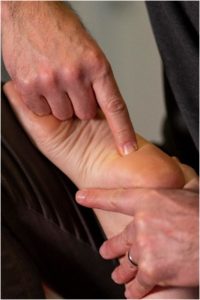
- Le point FCA (Calcanéum en flexion) se situe à l’extrémité antérieure dela face plantaire du calcanéum.
Le traitement, patient en décubitus ventral genou fléchi et dos du pied reposant sur la cuisse du thérapeute, consiste à réaliser simultanément une flexion plantaire du pied et une dorsiflexion du calcanéum.
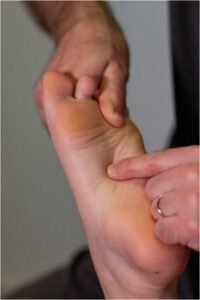
- Les points M2,3 et 4 (Métatarsiens) se situent à la base des 2°, 3° et 4° métatarsiens.
Le traitement, patient en décubitus ventral genou fléchi, consiste à saisir l’extrémité distale du métatarsien traité et à l’amener en flexion et rotation latérale, en même temps qu’une rotation latérale du pied.
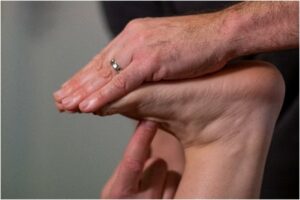
- Les points DM (Métatarsiens Dorsaux) se situent à la face dorsale de la base de tous les métatarsiens.
Le traitement, patient en décubitus ventral genou fléchi, consiste à saisir l’extrémité distale du métatarsien traité et à l’amener en extension et rotation latérale, en même temps qu’une rotation latérale du pied.
Techniques de Counterstrain Fascial (ou Tissulaire)
Le principe de traitement reste le même, le TP est repéré mais cette fois le relâchement tissulaire local est obtenu par un glissé tissulaire précis de l’élément anatomique en cause. Du fait de la spécificité accrue de la technique, la position n’est maintenue que de 15 à 45 secondes en fonction de la sévérité du point, pour un résultat devant se rapprocher des 100%.
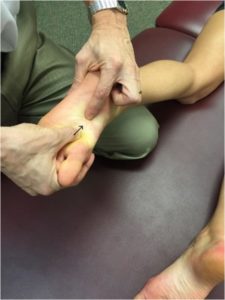
- Les points CPLAN-N (Nerf Digitaux Plantaires Communs) se situent sur le bord médian de la base des métatarsiens à leur face plantaire.
Le traitement, patient en décubitus ventral pied reposant sur la cuisse du thérapeute, consiste à faire glisser (par un appui léger) le nerf digital plantaire commun à traiter en direction proximale.
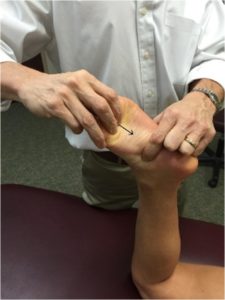
- Le point MPL-N (Nerf Plantaire Médial) se situe à la face inféro-latérale de l’os naviculaire.
Le traitement, patient en décubitus ventral genou fléchi, consiste à faire glisser postérieurement (par un appui léger) les branches du nerf plantaire médial, qui se situent de part et d’autre du 2° métatarsien, ceci en direction de la malléole tibiale.
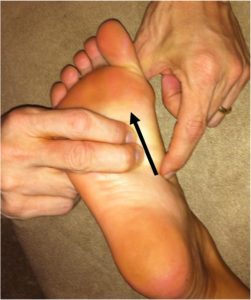
- Le point MPL-VL (Veine Médiale Plantaire) se situe sur la partie antéro médiale de la face plantaire et médiale du 1° cunéiforme.
Le traitement, patient en décubitus ventral, consiste à faire glisser (par un appui léger) la veine médiale plantaire vers le distal et légèrement latéralement(en direction du milieu du pied), en démarrant au niveau du bord latéral de la base du 1° métatarsien.
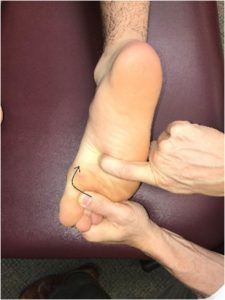
- Les points PLAN 2à5-(P)MS (Torsions Métatarsiennes Plantaires en Supination) se situent au milieu de la face plantaire et médiale des métatarsiens 2 à 5. Palper du médial vers le latéral.
Le traitement, patient en décubitus ventral, consiste, tout en maintenant le pied en flexion plantaire et inversion, à réaliser une supination de la première phalange de l’orteil traité.
Conclusion
Le syndrome de Morton est une pathologie très invalidante dont le traitement pose souvent des problèmes. Une prise en charge manuelle précoce, à la fois localement au niveau des métatarsiens et plus généralement dans le but d’améliorer les appuis et l’équilibre global du corps, amène de bons résultats en première intention et/ou en complément d’antalgiques et d’antiinflammatoires.
L’approche ostéopathique par le Counterstrain du Dr Jones, et notamment le Counterstrain Fascial qui est un approfondissement du Counterstrain Classique initié par le docteur, se calque parfaitement sur la mécanique de la douleur, à la fois en termes de sensibilisation périphérique qu’en termes de sensibilisation centrale. Ici, comme pour bien d’autres problématiques, il permet à la fois de préciser le diagnostic causal en venant interroger tous les types de tissus (neurologiques, vasculaires, musculo squelettiques, voire viscéraux) et propose un traitement efficace, spécifique et adapté à chaque patient. Traitement avec quasiment aucune contre-indication et surtout une douceur absolue que les patients recherchent de plus en plus…
Les autres articles sur la technique Jones
- Technique Jones mode d’emploi
- Techniques Jones : retour d’expérience de Samuel Gurtner
- Comment la technique Jones Strain Counterstain s’est-elle développée en France ?
- Traitement manuel de la Pudendalgie par l’Approche Counterstrain de Jones
- Approche Jones lors de l’ALGO-NEURO-DYSTROPHIE (SDRC) DU MEMBRE SUPERIEUR
- Webinar “La technique de Jones”
- Traitement épicondylite par l’approche Jones Strain Counterstrain
Les formations sur la technique Jones